El tejido óseo es el tejido más importante de nuestro cuerpo. Realiza muchas funciones. El tejido óseo en histología se conoce como un tipo de tejido conectivo esquelético, que también incluye tejido cartilaginoso. Las células de los tejidos conectivos esqueléticos, incluido el hueso, se desarrollan a partir del mesénquima.
Tejidos conectivos esqueléticos
Los tejidos conectivos esqueléticos realizan muchas funciones:
- Los huesos son la columna vertebral de todo el organismo. El esqueleto permite que una persona, compuesta completamente de tejidos blandos, se sienta segura en el espacio.
- Gracias al esqueleto podemos movernos. Los músculos están unidos a los huesos, que a su vez forman palancas de movimiento que te permiten realizar cualquier acción.
- El depósito de muchos minerales se encuentra en el tejido óseo. El tejido óseo participa en el metabolismo del fosfato y el calcio.
- La hematopoyesis se produce en los huesos, es decir, en la médula ósea roja.
Las funciones del tejido óseo en histología se definen como coincidentes con las funciones de todostejidos conectivos esqueléticos, pero este tejido tiene una serie de propiedades únicas.
La principal característica y diferencia entre el tejido óseo y el resto del tejido conjuntivo es su alto contenido en minerales, que es del 70%. Esto explica la fortaleza de los huesos, porque la sustancia intercelular del tejido conjuntivo óseo se encuentra en estado sólido.
Tejidos óseos. La composición química del tejido óseo
El tejido óseo debe comenzar con el estudio de su composición química. Esto le permitirá comprender sus propiedades especiales. El contenido de sustancias orgánicas en el tejido es del 10 al 20%. El agua contiene del 6% al 20%, minerales, como se mencionó anteriormente, sobre todo, hasta el 70%. Los elementos principales de la sustancia mineral del hueso son el fosfato de calcio y las hidroxiapatitas. También alto en sales minerales.
La combinación de sustancias orgánicas e inorgánicas del tejido óseo explica la fuerza, la elasticidad de los huesos y su capacidad para soportar cargas pesadas. Al mismo tiempo, un contenido demasiado alto de minerales hace que los huesos se vuelvan mucho más frágiles.
La sustancia intercelular está formada en un 95% por colágeno tipo I. La materia orgánica se acumula en las fibras proteicas. Las fosfoproteínas contribuyen a la acumulación de iones de calcio en los huesos. Los proteoglicanos promueven la unión del colágeno a los compuestos minerales, cuya formación, a su vez, es asistida por la fosfatasa alcalina y la osteonectina, que estimulan un mayor crecimiento de cristales inorgánicos.
Componentes de la celda
Células óseas enLa histología se divide en tres tipos: osteoblastos, osteocitos y osteoclastos. Los componentes celulares interactúan entre sí, formando un sistema integral.
Osteoblastos
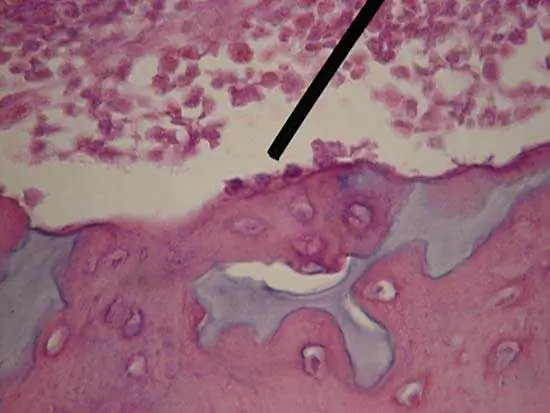
Los osteoblastos son células cúbicas de forma ovalada con un núcleo ubicado de forma excéntrica. El tamaño de tales células es de aproximadamente 15-20 micras. Los orgánulos están bien desarrollados, se expresan EPS granulares y el complejo de Golgi, lo que puede explicar la síntesis activa de proteínas exportadas. En histología, en una preparación de tejido óseo, el citoplasma de las células se tiñe basófilamente.
Los osteoblastos se localizan en la superficie de los haces óseos en el hueso emergente, donde permanecen en los huesos maduros en la sustancia esponjosa. En los huesos formados, los osteoblastos se pueden encontrar en el periostio, en el endostio que cubre el canal medular, en el espacio perivascular de las osteonas.
Los osteoblastos participan en la osteogénesis. Debido a la síntesis activa y exportación de proteínas, se forma una matriz ósea. Gracias a la fosfatasa alcalina, que es activa en la célula, se produce una acumulación de minerales. No olvide que los osteoblastos son los precursores de los osteocitos. Los osteoblastos secretan vesículas de matriz, cuyo contenido desencadena la formación de cristales a partir de minerales en la matriz ósea.
Los osteoblastos se dividen en activos y en reposo. Los activos participan en la osteogénesis y producen componentes de matriz. Los osteoblastos en reposo con una membrana endóstica protegen el hueso de los osteoclastos. Los osteoblastos en reposo pueden activarse cuandoajuste óseo.
Osteocitos
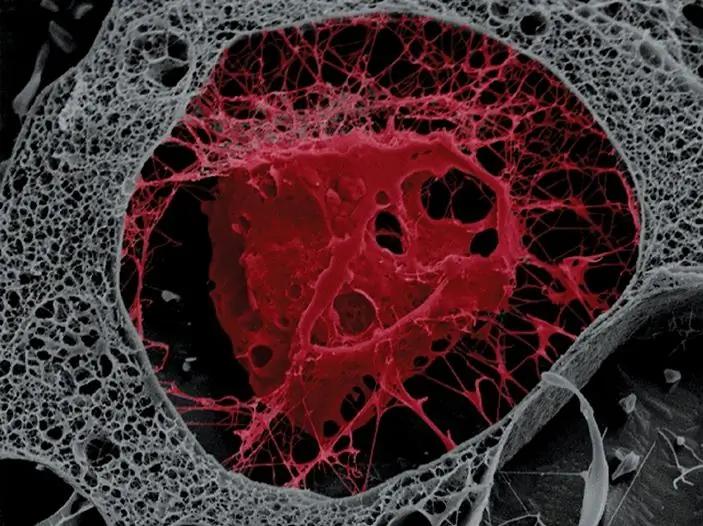
Los osteocitos son células maduras y bien diferenciadas del tejido óseo, ubicadas una a la vez en espacios, también llamados cavidades óseas. Células de forma ovalada con numerosos procesos. El tamaño de los osteocitos es de aproximadamente 30 micrones de largo y hasta 12 de ancho. El núcleo es alargado, ubicado en el centro. La cromatina se condensa y forma grandes grumos. Los orgánulos están poco desarrollados, lo que puede explicar la baja actividad sintética de los osteocitos. Las células están conectadas entre sí por procesos a través de contactos celulares de nexos, formando sincitio. A través de los procesos, se produce un intercambio de sustancias entre el tejido óseo y los vasos sanguíneos.
Osteoclastos
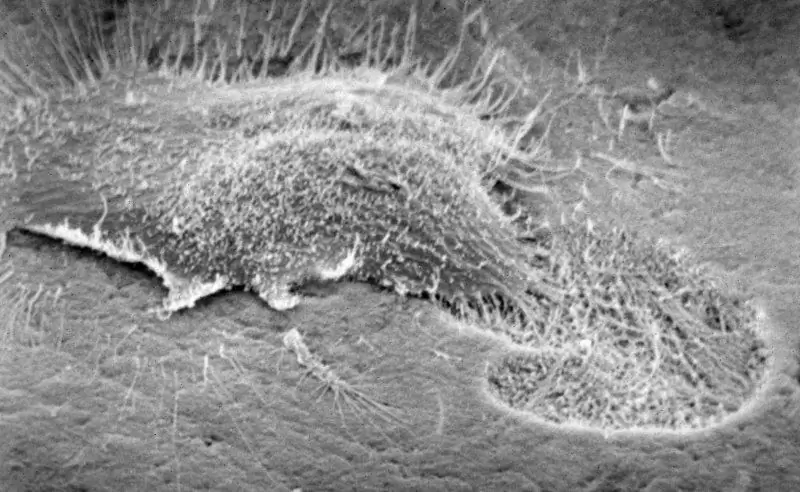
Los osteoclastos, a diferencia de los osteoblastos y los osteocitos, se originan a partir de células sanguíneas. Los osteocitos se forman por la fusión de varios promonocitos, por lo que algunos autores no los consideran células y los clasifican como simplastos.
Por su estructura, los osteoclastos son células grandes y ligeramente alargadas. El tamaño de la celda puede variar de 60 a 100 µm. El citoplasma se puede teñir tanto oxifílica como basófilamente, todo depende de la edad de las células.
Hay varias zonas en una celda:
- Basal, que contiene los principales orgánulos y núcleos.
- Borde ondulado de microvellosidades que penetran en el hueso.
- Zona vesicular que contiene enzimas que degradan los huesos.
- Zona de adherencia de color claro para favorecer la fijación celular.
- Zonareabsorción
Los osteoclastos destruyen el tejido óseo, participan en la remodelación ósea. La destrucción de la sustancia ósea o, en otras palabras, la reabsorción, es una etapa importante de la reestructuración, seguida de la formación de una nueva sustancia con la ayuda de los osteoblastos. La localización de los osteoclastos coincide con la presencia de osteoblastos, en las depresiones de las superficies de los haces óseos, en el endostio y el periostio.
Periostio
El periostio está formado por osteoblastos, osteoclastos y células osteogénicas que participan en el crecimiento y la reparación de los huesos. El periostio es rico en vasos sanguíneos, cuyas ramas envuelven el hueso, penetrando en su sustancia.
En histología, la clasificación del tejido óseo no es muy extensa. Los tejidos se dividen en fibra gruesa y laminar.
Tejido óseo fibroso grueso
El tejido óseo fibroso grueso se presenta principalmente en un niño antes del nacimiento. En un adulto, permanece en las suturas del cráneo, en los alvéolos dentales, en el oído interno, en los lugares donde los tendones se unen a los huesos. El tejido óseo fibroso grueso en histología está determinado por el predecesor del laminar.
El tejido consiste en haces gruesos de fibras de colágeno dispuestas caóticamente, que se encuentran en una matriz que consiste en sustancias inorgánicas. En la sustancia intercelular también hay vasos sanguíneos, que están bastante poco desarrollados. Los osteocitos se encuentran en la sustancia intercelular en los sistemas de lagunas y canales.
Tejido óseo laminar
Todos los huesos del cuerpo adulto, a excepción de los lugares de unión de los tendones y las áreas de suturas craneales, consisten en hueso lamelartejido conectivo.
A diferencia del tejido óseo fibroso grueso, todos los componentes del tejido lamelar están estructurados y forman placas óseas. Las fibras de colágeno dentro de una placa tienen una dirección.
Hay dos variedades de tejido óseo lamelar en histología: esponjoso y compacto.
Materia esponjosa

En la sustancia esponjosa, las placas se combinan en trabéculas, las unidades estructurales de la sustancia. Las placas arqueadas se encuentran paralelas entre sí, formando haces óseos avasculares. Las placas están orientadas en la dirección de las propias trabéculas.
Las trabéculas están conectadas entre sí en diferentes ángulos, formando una estructura tridimensional. Las células óseas se encuentran en los espacios entre los haces de hueso, lo que hace que esta sustancia sea porosa, lo que explica el nombre del tejido. Las células contienen médula ósea roja y vasos sanguíneos que alimentan el hueso.
La sustancia esponjosa se encuentra en la parte interna de los huesos planos y esponjosos, en las epífisis y capas internas de la diáfisis tubular.
Materia ósea compacta
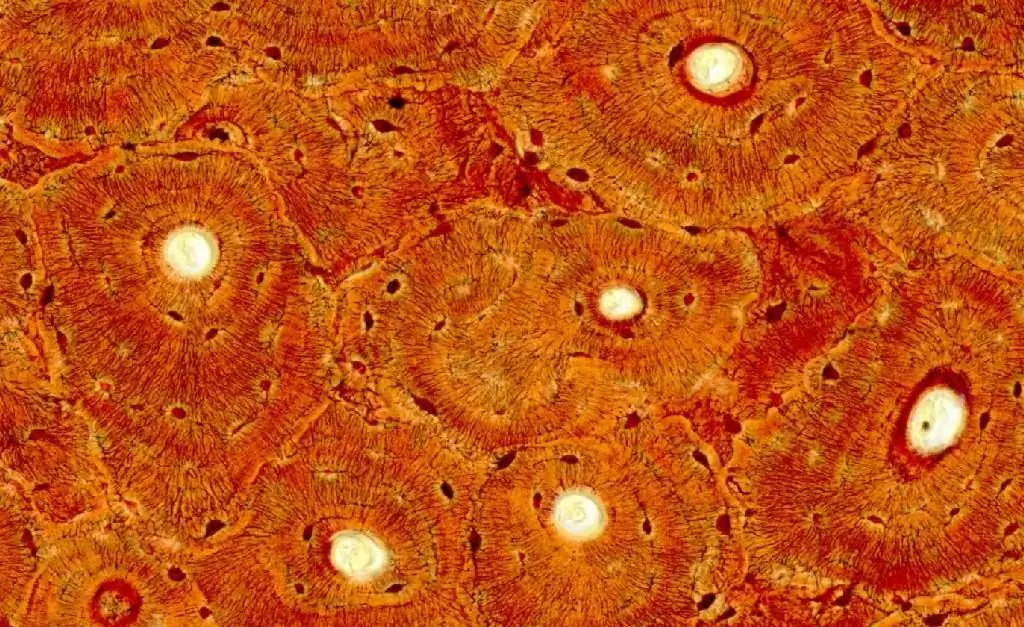
La histología del tejido óseo lamelar debe estudiarse bien, porque es este tipo de tejido óseo el más complejo y contiene muchos elementos diferentes.
Las placas de hueso en una sustancia compacta están dispuestas en un círculo, se insertan entre sí, formando una pila densa, donde prácticamente no hay espacios. La unidad estructural es el osteón, formadoplacas de hueso Los registros se pueden dividir en varios tipos.
- Placas generales exteriores. Están ubicados directamente debajo del periostio, rodeando todo el hueso. En huesos esponjosos y planos, la sustancia compacta solo puede expresarse mediante tales placas.
- Placas Osteon. Este tipo de placa forma osteonas, placas concéntricas que se encuentran alrededor de los vasos. Osteon es el elemento principal de la sustancia compacta de la diáfisis en los huesos tubulares.
- Placas insertadas, que son los restos de placas en descomposición.
- Laminillas generales internas rodean el canal medular con médula amarilla.
La sustancia compacta se localiza en la capa superficial de los huesos planos y esponjosos, en la diáfisis y capas superficiales de la epífisis de los huesos tubulares.
El hueso está cubierto de periostio, que contiene células cambiales, gracias a las cuales el hueso crece en grosor. El periostio también contiene osteoblastos y osteoclastos.
Debajo del periostio se encuentra una capa de placas exteriores generales.
En el mismo centro del hueso tubular se encuentra la cavidad medular, cubierta de endostio. Endost se cubre con placas generales internas, encerrándolo en un anillo. Las trabéculas de sustancia esponjosa pueden adherirse a la cavidad medular, por lo que en algunos lugares las placas pueden volverse menos pronunciadas.
Entre las capas exterior e interior de las placas generales se encuentra la capa de osteona del hueso. En el centro de cada osteona hay un canal Haversiano con un vaso sanguíneo. Los canales haversianos se comunican entre sí por los canales transversales de Volkmann. El espacio entre las placas y el vaso se llama perivascular, el vaso está cubierto con tejido conectivo laxo y el espacio perivascular contiene células similares a las del periostio. El canal está rodeado por capas de placas de osteones. A su vez, las osteonas están separadas entre sí por una línea de reabsorción, que a menudo se denomina clivaje. También entre las osteonas hay placas intercaladas, que son el material residual de las osteonas.
Los espacios óseos con osteocitos encerrados en ellos se encuentran entre las placas de osteones. Los procesos de los osteocitos forman túbulos, a través de los cuales los nutrientes son transportados a los huesos perpendiculares a las placas.
Las fibras de colágeno permiten ver los canales y las cavidades óseas bajo un microscopio, ya que las áreas revestidas con colágeno se tiñen de marrón.
En histología sobre la preparación, el tejido óseo lamelar se tiñe según Schmorl.
Osteogénesis
La osteogénesis es directa o indirecta. El desarrollo directo se lleva a cabo a partir del mesénquima, a partir de las células del tejido conjuntivo. Indirecto: de las células del cartílago. En histología, la osteogénesis directa del tejido óseo se considera antes que la indirecta, porque es un mecanismo más simple y antiguo.
Osteogénesis directa
Los huesos del cráneo, los huesos pequeños de la mano y otros huesos planos se desarrollan a partir del tejido conectivo. En la formación de los huesos de esta manera, se pueden distinguir cuatro etapas
- Formación del primordio esquelético. En el primer mes, las células madre del estroma ingresan al mesénquima desde los somitas. Hay una multiplicación de células, enriquecimiento del tejido con vasos. Bajo la influencia de los factores de crecimiento, las células forman grupos de hasta 50 piezas. Las células secretan proteínas, se multiplican y crecen. En las células madre del estroma comienza el proceso de diferenciación, se convierten en células progenitoras osteogénicas.
- Etapa osteoide. En las células osteogénicas, se produce la síntesis de proteínas y la acumulación de glucógeno, los orgánulos se vuelven más grandes y funcionan más activamente. Las células osteogénicas sintetizan colágeno y otras proteínas, como la proteína morfogenética ósea. Con el tiempo, las células comienzan a multiplicarse con menos frecuencia y se diferencian en osteoblastos. Los osteoblastos intervienen en la formación de la sustancia intercelular, pobre en minerales y rica en materia orgánica, osteoide. Es en esta etapa cuando aparecen los osteocitos y los osteoclastos.
- Mineralización osteoide. Los osteoblastos también están involucrados en este proceso. En ellos comienza a trabajar la fosfatasa alcalina, cuya actividad contribuye a la acumulación de minerales. En el citoplasma aparecen vesículas de matriz llenas de la proteína osteocalcina y fosfato de calcio. Los minerales se adhieren al colágeno debido a la osteocalcina. Las trabéculas aumentan y, uniéndose entre sí, forman una red en la que todavía quedan mesénquima y vasos. El tejido resultante se denomina tejido membranoso primario. El tejido óseo es de fibras gruesas y forma el hueso esponjoso primario. En esta etapa, el periostio se forma a partir del mesénquima. Aparecen células cerca de los vasos sanguíneos del periostio, que luego participarán en el crecimiento y regeneración del hueso.
- La formación de placas óseas. En esta etapa, haysustitución de tejido óseo membranoso primario por lamelar. Los osteones comienzan a llenar los espacios entre las trabéculas. Los osteoclastos ingresan al hueso desde los vasos sanguíneos, que forman cavidades en él. Son los osteoclastos los que crean una cavidad para la médula ósea y afectan la forma del hueso.
Osteogénesis indirecta
La osteogénesis indirecta se produce durante el desarrollo de los huesos tubulares y esponjosos. Para comprender todos los mecanismos de la osteogénesis, debe conocer bien la histología del cartílago y los tejidos conectivos óseos.
Todo el proceso se puede dividir en tres pasos:
- Formación del modelo de cartílago. En la diáfisis, los condrocitos se vuelven deficientes en nutrientes y se ampollan. Las vesículas de matriz liberadas conducen a la calcificación del tejido cartilaginoso. En histología, el cartílago y el tejido óseo están interconectados. Comienzan a reemplazarse entre sí. El pericondrio se convierte en el periostio. Las células condrogénicas se vuelven osteogénicas, que a su vez se convierten en osteoblastos.
- Formación de hueso esponjoso primario. Aparece tejido conjuntivo fibroso rugoso en lugar del modelo cartilaginoso. También se forma un anillo óseo pericondral, un manguito óseo, donde los osteoblastos forman trabéculas justo en el sitio de la diáfisis. Debido a la aparición de un manguito óseo, la nutrición del cartílago se vuelve imposible y los condrocitos comienzan a morir. El cartílago y el tejido óseo en histología están muy interconectados. Después de la muerte de los condrocitos, los osteoclastos forman canales desde la periferia del hueso hasta la profundidad de la diáfisis, a lo largo de los cuales se mueven los osteoblastos, las células osteogénicas y los vasos sanguíneos. Comienza la osificación endocondral, que finalmente se convierte en epifisaria.
- Reconstruyendo la tela. El tejido fibroso grueso primario se convierte gradualmente en lamelar.
Crecimiento y desarrollo del tejido óseo
El crecimiento óseo en humanos llega hasta los 20 años. El hueso crece en anchura debido al periostio, en longitud debido a la placa de crecimiento metaepifisaria. En la placa metaepifisaria se puede distinguir la zona de cartílago en reposo, la zona de cartílago columnar, la zona de cartílago vesicular y la zona de cartílago calcificado.
Muchos factores influyen en el crecimiento y desarrollo óseo. Estos pueden ser factores del medio interno, factores ambientales, f alta o exceso de ciertas sustancias.
El crecimiento va acompañado de la reabsorción del tejido viejo y su reemplazo por uno nuevo y joven. En la infancia, los huesos crecen de forma muy activa.
Muchas hormonas influyen en el crecimiento óseo. Por ejemplo, la somatotropina estimula el crecimiento óseo, pero con su exceso, puede ocurrir acromegalia, con una deficiencia: enanismo. La insulina es fundamental para el correcto desarrollo de las células osteogénicas y del estroma madre. Las hormonas sexuales también afectan el crecimiento óseo. Su mayor contenido a una edad temprana puede conducir al acortamiento de los huesos debido a la osificación temprana de la placa metaepifisaria. Su contenido reducido en la edad adulta puede conducir a la osteoporosis, aumentar la fragilidad ósea. La hormona tiroidea calcitonina conduce a la activación de los osteoblastos, la paratirina aumenta el número de osteoclastos. La tiroxina afecta los centros de osificación, las hormonas de las glándulas suprarrenales, los procesos de regeneración.
El crecimiento óseo hainfluyen también algunas vitaminas. La vitamina C promueve la síntesis de colágeno. Con hipovitaminosis, se puede observar una desaceleración en la regeneración del tejido óseo, la histología en tales procesos puede ayudar a descubrir las causas de la enfermedad. La vitamina A acelera la osteogénesis, hay que tener cuidado, porque con la hipervitaminosis se produce un estrechamiento de las cavidades óseas. La vitamina D ayuda al cuerpo a absorber el calcio, con beriberi, los huesos se doblan. Al mismo tiempo, el tejido óseo plástico formado en histología se acompaña del término osteomalacia, y tales síntomas también son característicos del raquitismo en los niños.
Remodelación del hueso
En el proceso de reestructuración, el tejido conjuntivo fibroso grueso se reemplaza por tejido lamelar, se renueva la sustancia ósea y se regula el contenido mineral. En promedio, el 8% de la sustancia ósea se renueva por año, y el tejido esponjoso se renueva 5 veces más intensamente que el lamelar. En la histología del tejido óseo se presta especial atención a los mecanismos de remodelación ósea.
La reestructuración incluye reabsorción, destrucción de tejidos y osteogénesis. Con la edad, puede predominar la reabsorción. Esto explica la osteoporosis en los ancianos.
El proceso de reestructuración consta de cuatro etapas: activación, reabsorción, reversión y formación.
La regeneración del tejido óseo en histología se considera como una especie de remodelación ósea. Este proceso es muy importante, pero lo más importante, sabiendo los factores que afectan el proceso de regeneración, podemos acelerarlo, lo cual es muy importante en caso de fracturas óseas.
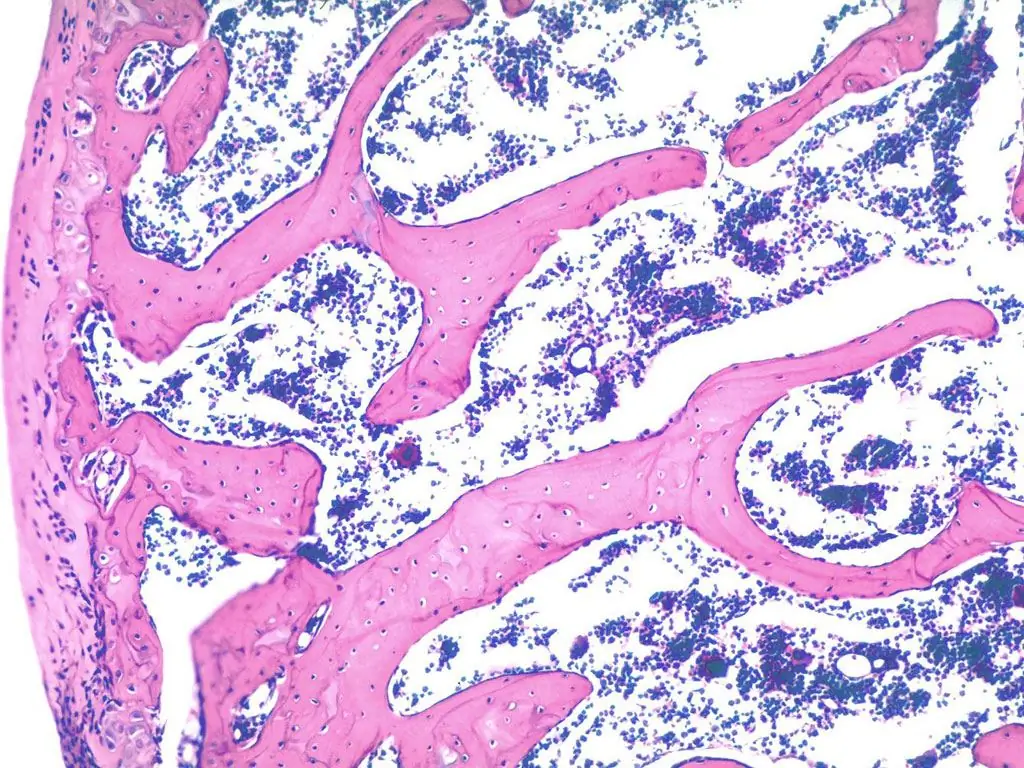
El conocimiento de la histología, el tejido óseo humano es útil tanto para los médicos como para la gente común. Comprender algunos mecanismos puede ayudar incluso en cosas cotidianas, por ejemplo, en el tratamiento de fracturas, en la prevención de lesiones. La estructura del tejido óseo en histología está bien estudiada. Pero aún así, el tejido óseo está lejos de ser explorado por completo.






